Какви изследвания се вземат по време на бременност?
По време на сношението на детето бъдещата майка трябва да премине много различни тестове, като започне с общи изследвания на кръв и урина и завърши с конкретни лабораторни диагностични тестове, които могат да разкажат много за това как бебето се развива в утробата. В тази статия ще говорим за какво точно и защо жена, която очаква бебе, трябва да мине, а също и по кое време е по-добре да го направи.
Защо да се тестваме?
Повечето от бъдещите майки се отнасят негативно към процеса на тестване, възприемат целта им като неприятна необходимост и редовно се оплакват, че са „закарани в класните стаи” и „измъчвани”. Тази позиция не може да се счита за отговорна и разумна за възрастен и бъдеща майка, защото съвременните възможности за диагностика - Това е истински шанс да се види патологията и аномалиите в развитието на бебето, проблеми с носенето на майка в началото. А навременното идентифициране на проблема в повечето случаи позволява напълно и много успешно решаване на проблема като цяло.
Разумно е да се започне тест преди бременността, по време на периода на планиране. Този подход е много популярен в Европа, Америка, Япония и Китай. Но в Русия, докато ходенето около офисите на прага на зачеването, за съжаление, не се е превърнало в добра традиция.
Ето защо е важно да не се пропускат тестовете, които са назначени от акушер-гинеколог, след като е станало известно за бременността на жената.
Незабавно да се направи резерва, че анализите, съгласно руското законодателство, не са предпоставка за мониторинг на бременност. Всяка жена по лични причини и мотиви може да откаже да направи какъвто и да е анализ. Ето защо е важно да се знае какви тестове се препоръчват за какво, какво показват и защо са необходими. Тогава жена, която чака бебето, вече няма да разглежда диагностичните мерки като тежест и ще започне по-съзнателно да третира настройките.
Изследвания преди регистрацията
Първият анализ на бременна жена е тест, чиято основна задача е да превърне една жена в категорията на бременните жени. Тя може сама да направи това у дома. За да направите това, достатъчно е да използвате тест лентата, която реагира със сигнална линия (втора лента) на увеличаване на урината на концентрация на специален хормон - хорионгонадотропин. Той се произвежда от хорионните клетки веднага след имплантирането на оплодена яйцеклетка в маточната кухина.
Обикновено това значимо събитие се случва. 7-8 дни след зачеването, и нивото на хормоните се увеличава на всеки два дни. С настъпването на забавянето е възможно да се установи фактът на „интересна ситуация“ с помощта на тестове за фармация. Малко по-рано можете да дарите кръв от вена, за да определите концентрацията на hCG, тъй като хормонът на бременността се появява в кръвта по-рано, концентрацията му нараства по-бързо.
Няколко дни преди доставката на венозна кръв трябва да се откажете от мазни храни и всички лоши навициКъм които принадлежат тютюнопушенето и алкохолът, препоръчително е да не се яде по 6-8 часа преди посещение в лабораторията. Ако резултатът показва, че hCG е по-висока от 5 единици, може да се подозира бременност.Но все още е твърде рано да се отиде на консултацията, препоръчително е да се повтори кръвния тест след 2-4 дни, за да се постигне динамика на хормоналния растеж.
Когато нивото на hCG расте с добри темпове, можете спокойно да се свържете с местния гинеколог на мястото на пребиваване с молба да ви вземе за сметка на бременността.
Списъкът на проучванията за регистрация
Обикновено нежният пол се обръща към гинеколога си за 10-15 дни с отложена менструация. В допълнение към общите въпроси, откриване на датата на последната менструация, бъдещата мама ще получи Списъкът на диагностичните изследвания се препоръчва за всички жени в „интересна позиция“:
общ анализ на проба от урина;
анализи за идентифициране на кръвни групи и аксесоари за резус;
биохимично изследване на кръвна проба;
подробен кръвен тест (общо);
кръвен тест за идентифициране на съществуващи или минали инфекции (PB Wasserman, HIV, TORCH инфекция);
цитология намазка вагинален секрет.
Това са основните диагностични цели, те са тези, които дават възможност на лекаря да получи "начална" картина за здравето на жената, която скоро ще стане майка. Като допълнителни диагностични предписания, след като са изследвали личната история на дамата, характеристиките на предишните бременности, абортите, раждането, понякога такива диагностични методи се определят като:
кръвен тест за концентрация на хормони, особено прогестерон;
анализ на хемолизини и Rh антитела (при бременни жени с отрицателен Rh фактор);
полово предавани инфекции (STD).
Таблица на задължителните анализи
Накратко, диагностичният план за следващите девет месеца изглежда по следния начин:
Акушерски термин (седмици) | Присвоени изпити |
5-7 |
|
7-11 |
|
11-14 (до 13 седмици + 6 дни) |
|
15-16 |
|
16-19 (до 19 седмици включително) |
|
20-22 |
|
24-28 |
|
30 (точно) |
|
31-36 |
|
36-37 |
|
37-40 |
|
Това е само приблизителен списък от диагностични мерки, във всяка конкретна ситуация може да бъде допълнен с други изследвания, които го изискват. Ако говорим за по-дълги периоди - триместри, тогава е препоръчително да преминете през следващите изследвания във всяка от тях.
Първи триместър
До 12-13 седмици е препоръчително една жена да се подложи на първото скринингово проучване, така нареченото генетично изследване или анализ за теоретично вероятни деформации на бебето. Съотношението на концентрацията на hcgb (човешки хорионгонадотропин) и плазменото протеиново вещество PAPP-A, заедно с данните, показани от фетометрията на бебето, компютърната програма ще изчисли индивидуалния риск от раждане на дете с хромозомни нарушения, като синдром на Даун, синдром на Търнър и други тотални и нелечими болести. , Ултразвукът също ще оцени маркерите на генетичните патологии - TVP (дебелина на пространството на яката) и визуализация на носните кости.
Общи изследвания като диагностициране на инфекциозни заболявания, са от голямо значение, тъй като при установяване на факта на определени колебания от нормата и аномалии, лекарят ще може да избере правилната тактика за управление на бременната жена. Важни лекари вярват и преглед за изясняване на групата и резус кръв.
Когато бъдещата мама открие липсата на специфичен протеин, т.е. отрицателният Rh фактор се потвърждава, съпругът й също ще трябва да посети стаята за лечение по време на бременността и да дари кръв за същия анализ в същата антенатална клиника, така че лекарят да може да провери дали резусът и навременна оценка на риска от развитие на Rh-майка и плод.
Акушерката бъдеща майка 1 триместър ще посети приблизително веднъж на 3 седмици, ако в процеса на бременността няма усложнения и непредвидени ситуации. През този период ще й бъде препоръчано да посещава други лекари - УНГ, кардиолог, офталмолог, стоматолог и ендокринолог.
При всяко планирано посещение на Вашата консултация ще трябва предварително да преминете урината за общ анализ, а също и да измерят налягането и да го претеглят.
Втори триместър
В средата на бременността основното изследване е второто скрининг проучване. Кръв за биохимия се дарява от 16-та до 20-та седмица, позволено е да се извърши ултразвуково сканиране по всяко време до 21 седмица включително. Както при предишния скрининг, ще бъде оценена количествена мярка за hCG, както и нивото на алфафетопротеин и свободен естриол.
Заедно с ултразвук и обща история на бременни жени, компютърна програма за скрининг проучвания ще може да обобщи картината и изчислява рисковете от раждане на дете с патологии и аномалии в развитието.
Както и в по-ранните периоди, препоръчително е да се погрижите да се появи на планираното приемане след уриниране за цялостен анализ (OAM). При всяко посещение жената измерва нивото на натиск, претегля го, оценява долните и горните крайници за евентуалното появяване на оток. Посещение на лекар ще има по-често - около два пъти месечно.
В третия триместър
Най-голям брой тестове ще трябва да преминат при отпуск по майчинство, До 30-та седмица почти всичко, което вече е било предадено по време на приемането на бременна жена в диспансерната регистрация, е предадено. Все още се изисква изследване на урината преди всяко посещение на лекар. Бъдещата майка започва да прилага посещения при гинеколога на всеки 7-10 дни. Диагностичните тестове могат да се извършват от 31-ва седмица - Фетална КТГ и т.нар. Доплерови ултразвук (Доплерови ултразвук), чиято задача е да установи интензивността на кръвния поток в маточните съдове.
Преди да роди, жената отново трябва да премине впечатляващ списък от тестове, включително цитологично изследване на вагиналната слуз. Скринингът за 3 триместра е ограничен до ултразвук за периоди от 26 до 32 седмици.
Описание на тестовете по време на бременност
Не всички лекари казват на пациентите, че всички тестове, извършени от бременни жени, могат да покажат на пациенти, чиито задължения включват дешифриране на тези тестове и вземане на решения за възможно лечение или корекция на установеното заболяване.И за бъдещите майки е много важно да знаят какво и защо наема.
Пълна кръвна картина
Напоследък тя е взета изключително отделно, пронизвайки женски пръст с скарификатор, сега лекарите се опитват да комбинират този процес с вземане на венозна кръв, тъй като такъв материал е подходящ за провеждане на клиничен анализ на равна основа с капилярна кръвна проба. Такова изследване също се нарича разширено, в посоката, в която може да бъде посочено кратко - "UAC" или "AS".
Анализът позволява да се определи кръвното съдържание на бременните еритроцити, нивото на хемоглобина, точния брой на левкоцитите, лимфоцитите и тромбоцитите, както и скоростта на утаяване на еритроцитите (ESR). Даряват кръв трябва да бъде на празен стомах.
Опитният лекар може да бъде посъветван от лабораторен асистент след продължително изследване, за да разкаже много за благосъстоянието на бъдещата майка и нейното бебе - дали бременната жена има възпалителни процеси или алергия или анемия. Левкоцити и ESR по време на раждане винаги леко повишенитова е напълно естествено поради самата природа. Но намаляването на хемоглобина се счита за тревожен показател и изисква медицинска корекция, тъй като при анемия майката страда от дете.
Хематокрит - способността на кръвта да пренася кислород, под това понятие лекари и криптират броя на червените кръвни клетки, клетките, които придават кръв на цвета и пренасят кислород. Излишният брой на тромбоцитите може да покаже тромбофилия - много опасно състояние като цяло и особено по време на бременност.
Определяне на кръвна група и Rh фактор
За първи път човек се определя от тези характеристики веднага след раждането си, в родилния дом. Въпреки това, не всяка жена, особено ако някога е била в болница, има ясна представа каква група има и какво е нейният резус. И тази информация е много важна за разбирането на тактиката на бременността. Венозната кръв се събира на началния етап от срока на детето.когато бъдещата майка идва да се регистрира. Това е един от първите анализи, който е от голямо значение.
Ако се окаже, че мъж и жена, които се готвят да станат родители, имат различни кръвни групи, лекарят ще може да приеме вероятността (незначителна) конфликт в кръвната група. Много по-често има конфликт на резус-фактора. Ако жената има отрицателен резултат, а съпругът й е положителен, тогава рискът от имунен конфликт между майката и плода, който бащата може да наследи, е голям.
Не се изисква подготовка за анализа, едновременно с пробите се взема проба от венозна кръв за общ лабораторен анализ. Повтаря се състоянието на групата и Rh се определя в родилния дом, точно преди раждането на бебето, за да се елиминира вероятността от грешка.
Тестове за титър на антитяло
Такъв анализ е необходим не за всички, а само за жени, които са изложени на риск от развитие на конфликт по отношение на вида на майката-плод поради разликата в Rh фактори или кръвни групи. Анализът позволява да се открият антитела в кръвта на жените, които имат за цел да унищожат детето като агент, чужд на тялото на майката. Титърът на антитялото се изразява като 1: 16, 1: 32 и т.н. Ако няма конфликт, тогава титърът на антитялото е отрицателен. Колкото по-висока е стойността, толкова по-силен е конфликтът.
Анализът се дава от вена, на празен стомах. За първи път той е назначен за бъдеща майка от рискова група след регистрация, веднъж месечно. През второто тримесечие анализът се извършва най-малко 1 път на 2 седмици и след 34 седмици - веднъж седмично.
Кръв за захар
Глюкозата е много важна за енергийния метаболизъм както в тялото на майката, така и за метаболитните процеси в малкото тяло на бебето. Но излишъкът на захар в кръвта може да доведе до необратими промени в развитието на детето. Ето защо, този прост и ясен анализ не забравяйте да го направите, докато носите бебе.
За първи път кръвната захар ще бъде определена по време на регистрацията за диспансерна регистрация на бременността. Ако няма отклонения, тогава такова проучване се повтаря само в края на бременността, след 34 седмици. Ако лекарят има подозрения за така наречения диабет при бременни жени, анализът ще трябва да минава по-често. Можете да използвате гликемичния профил - специален метод, който се използва у дома.
С нея трябва да се анализира кръвта на жената, като се използва домашен глюкометър няколко пъти на ден - на празен стомах преди закуска, на всеки два часа след хранене, а също и преди лягане. През нощта процедурата се извършва на всеки 3 часа. Резултатите се записват, дневният профил на глюкозата се анализира след правилно проведено ежедневно измерване.
Обикновено кръвната захар при бременни жени е със същите стойности като небременните. В кръвта не трябва да се откриват повече от 5,9 mmol / l венозна кръв, не по-висока от 8,9 mmol / l два часа след хранене. Високите нива на глюкоза са изпълнени с спонтанен аборт, анормално развитие на плода.
Хормонален кръвен тест
Хормоните са отговорни за поддържането на бременността, те допринасят за растежа и нормалното развитие на бебето. Промените в хормоналния фон са причините за заплахата от спонтанен аборт, патология на развитието. Тази доста внушителна група изследвания включва кръвни тестове за hCG, естриол, прогестерон. Първите два хормона се определят по време на втория пренатален скрининг, а нивото на прогестерона е важно както в ранните стадии (допринася за раждането на плода), така и в края на периода на бебето (говори за състоянието и работата на плацентата).
За правилното развитие на вътрешните органи на детето е необходимо достатъчно количество хормони на щитовидната жлеза. Те могат да бъдат идентифицирани в кръвта на бременна жена като свободен Т4 (тироксин) и Т3 (трийодтиронин). Тестовете на безплатни Т3 и Т4 не се предписват на всички но само за жени, които са имали проблеми с щитовидната жлезакакто и появата на такива проблеми по време на носене на детето.
Популярният е анализът на плацентен лактоген. Този хормон се произвежда от самата плацента, нормално расте със седмици от бременността, така че неговият спад може да е признак на плацентарна недостатъчност. Изследва се и концентрацията на пролактин.
От голямо значение за репродуктивното здраве на бъдещата майка е хормонът естрадиол, който е отговорен за нормалното функциониране на яйчниците, фалопиевите тръби, самата матка. Колкото по-близо до раждането, толкова по-висока е концентрацията на естрадиол. Опасно е не толкова излишъкът на този хормон, колкото неговия дефицит, тъй като е изпълнен с прекратяване на бременността и други неприятни последствия.
Понякога искате да определите нивото на мъжкия половен хормон тестостерон в кръвта на бременна жена. Този хормон, въпреки че се счита за мъж, също присъства в определени концентрации при жените и неговото ниво се повишава няколко пъти по време на носене на дете, особено при жени, бременни с момчета. Понякога е необходимо да се определи и така нареченият АМТ - анти-Мюлеров хормон, който е важен за репродуктивната функция на веществото. Такъв анализ често се предписва на жени преди и след ин витро, както и на бременни жени, които имат анамнеза за неуспешни опити да станат майки - спонтанни аборти и замразени бременности.
Всички тестове за определяне на хормоналните нива трябва да се приема сутрин преди хранене, 8 часа преди това не трябва да приемате мазни храни, за един час не можете да пушите. От вена се взема кръвна проба. Много фактори могат да повлияят на резултатите от теста, от лекарства, взети от жена до тежкия стрес, който тя преживява. Също така си заслужава временно да се въздържаме от даряване на кръв, ако наскоро бе отложено някое инфекциозно заболяване.
Биохимичен кръвен тест
Този общ лабораторен диагностичен метод ви позволява да формирате доста точна представа за това как работят вътрешните органи, как се осъществяват метаболитните процеси. Сегашното ниво на лабораторно развитие позволява определяне на няколко десетки различни показателя във венозна кръвна проба.
При бременни жени лабораторните работници определят нивото на глюкозата, нивото на урея, креатинина, общия протеин, желязото и серумното желязо, билирубин, холестерол, хомоцистеин, феритин като част от биохимичното изследване. Така, концентрацията на билирубина може да говори за състоянието и функционирането на черния дроб, а уреята и креатинина показват функционалността и здравето на бъбреците и цялата екскреторна система. AST (аспартат аминотрансфераза) и ALT (аланин аминотрансфераза) са ензими, които „сигнализират” за съответното ниво на възможни нарушения във функционирането на сърцето и черния дроб.
С-реактивният протеин може да е признак на възпаление в тялото на бременна жена. В допълнение, методът на биохимичните изследвания ви позволява да зададете кръвното съдържание на бременни калций и калий, натрий и хлор, които са толкова необходими през периода на бременността на бебето.
Ако ви е възложен такъв анализ, вземете го сериозно. За да се появи в стаята за лечение трябва да бъде строго на празен стомах, за предпочитане за 2-3 дни преди даряването на кръв от вена, да не се ядат мазни и пържени храни, трябва да се изоставят много подправки и сладкиши.
Определяне на кръвосъсирването
Това е цяла група тестове, които не трябва да се отказват поне защото резултатът от предстоящата доставка зависи от него. Способността на кръвта да се съсирва не позволява на жената да умре по време на раждане, защото загубата на кръв в този момент е доста голяма. По няколко причини кръвта на бъдещата майка може да има повишена или намалена способност за съсирване. Това се проверява както в началото на бременността, така и в крайната, непосредствено преди раждането.
Основната опасност при раждането е изобилно маточно кървене, което може да настъпи след „раждане” на плацентата, при което след раждането на бебето вече няма нужда. Жените се подготвят предварително за този решаващ момент. От втория триместър кръвта става по-дебела, готова за повишаване на кръвните съсиреци, ако е необходимо.
По време на бременността такъв анализ трябва да се прави няколко пъти - в самото начало, в средата и непосредствено преди раждането. Основните показатели са APTT (време, необходимо за съсирване), ниво на тромбоцитите и фибриноген, лупус антикоагулант.
Коагулограма включва дефиницията на INR - международно нормализирано отношение. Проучването определя времето, необходимо за образуването на съсирек, т.нар. Протромбиново време. Обикновено тя варира от 17 до 20 секунди.
Определя се и концентрацията на един комплекс от разтворим фибрин-мономерен комплекс. Резултатът от тази стойност е важен за диагностициране на проблеми в развитието или преждевременно стареене на плацентата. И тъй като фибриновите мономери не се повишават сами по себе си, но обикновено се свързват с броя на тромбоцитите, ТЕГ се извършва и с тромбоеластограма. Много важна е хемостазата - балансът на кръвта, който не позволява да се сгъстява или изтънява прекомерно.
Всяко нарушение изисква незабавна медицинска корекция.
Хепатит В и С анализ
Хепатит при бременни жени често се появява без симптоми, но ефектът от вирусите върху бебето може да бъде опустошителен, а вероятността от вътрематочна инфекция е по-ниска от вероятността от инфекция по време на раждането. Измамата на хепатита е, че жената не може да се досети за болестта и да не я асоциира с неотдавнашния секс, посещавайки зъболекар, пиърсинг, ядене на сурово мляко и стриди.
Хепатит С е по-опасен от хепатит В, тъй като често води до вътрематочна инфекция в плода, както и до смъртта на бебето както в утробата, така и в първите часове след раждането. За много бъдещи майки положителният резултат от този лабораторен кръвен тест е неочакван. Хепатитът за тях се отваря.
Ето защо не трябва да отказвате да се подложите на такава диагноза, тъй като тя не изисква отделно посещение в стаята за лечение - венозната кръв ще бъде взета заедно с материала за биохимичен или клиничен анализ.
Ако резултатът е съмнителен, фалшиво положителен или фалшиво отрицателен - диагнозата се повтаря.
Тест за сифилис и хив
За да се предпази детето от заразяване с човешкия имунодефицитен вирус, по време на бременност се осигурява специално антиретровирусно лечение. В този случай вероятността от заразяване на бебето е по-малка от един процент. Но за да започне такова лечение и правилно да води такава бременност, лекарят трябва да е уверен в ХИВ статуса на бременната жена.
Анализът се прави два пъти за бременността, не защото лекарят иска. Това се дължи на инкубационния период от 3 месецано тъй като в началото на бременността, когато една жена се регистрира, анализът може да бъде отрицателен и вече след 30 седмици може да стане положителен.
В лабораторни условия, в венозната кръв на бъдещата майка се определят антитела срещу ХИВ. Обикновено те не трябва да бъдат. Анализът на сифилис също се извършва многократно по време на срока на носене на бебето. Това се дължи и на продължителността на инкубационния период на заболяването.
Сифилисът е опасен по време на бременност, защото може да доведе до спонтанен аборт, до преждевременно раждане, до вътрематочна инфекция на бебето. Да се говори с увереност дали има сифилис, нито една жена не може. Дори ако всичките й сексуални контакти са под контрол, тогава същото не може да се каже за партньора, освен че болестта се предава чрез домашни средства. Достатъчно дълго сифилис не може да се прояви.
Кръвен тест за това неприятно венерическо заболяване се извършва чрез два метода - микрореакция на валежите или реакция на Васерман. По-често е вторият метод. И двете по време на бременността могат да дадат фалшиво положителни резултати, като потапят бъдещата майка в шок. За съжаление, това се случва доста често по време на бременността. Само едно допълнително изследване ще помогне да се установи дали сифилисът наистина е такъв.
Препоръчва се тези тестове да се правят на празен стомах. От вена се взема кръв. Често анализът се комбинира със събиране на материал за изследвания върху други инфекции.
Анализ на инфекция с TORCH
TORCH е съкращение, зад което са главни букви на латинските имена на най-често срещаните и най-опасни инфекции за бъдещите майки - токсоплазмоза, рубеола, цитомегаловирусна инфекция, херпес. Ако една жена е претърпяла някои от тези заболявания по-рано, преди началото на бременността, тогава в кръвта й ще бъдат открити антитела от типа IgG, които показват наличието на антитела към тези инфекции в тялото. Следователно детето също е под тяхна защита.
Ако антителата, открити в кръвта, са характерни за активната фаза на имунния отговор - IgM и IgA, тогава жената спешно се нуждае от помощ от специалист по инфекциозни заболявания и, вероятно, от прекъсване на бременността по медицински причини. Такива антитела предполагат, че жената страда от тези заболявания и това увеличава вероятността от аномалии в развитието на бебето, смъртта и раждането на инвалидността с десет пъти.
За рубеола, токсоплазмоза, херпес вируси и цитомеловирус, кръвта ще бъде взета от вена. Подготовката за анализа не е необходима, т.е. не можете да гладувате преди да посетите стаята за лечение.
Допълнителни анализи
Освен тестове, които могат да се предписват и провеждат в условията на антенатална клиника, понякога има нужда от допълнителни изследвания. Те включват комплексната IPD - инвазивна пренатална диагностика.Обикновено се извършва в условия на медицински генетични центрове.
Тя ви позволява да определите точно дали бебето е здраво. На такива прегледи може да бъде насочена жена. в които резултатите от първия и втория скрининг показват високи и изключително високи рискове раждане на дете с хромозомни аномалии.
На първо място, на жената се предоставя консултативна помощ - изпраща се на прием за генетика, който избира и предлага на майката един от начините да потвърди или отхвърли тревожните резултати от скрининга.
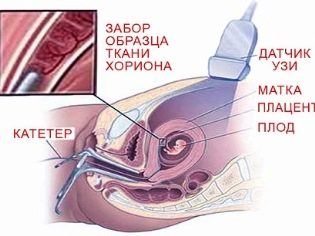
Хорионната биопсия е изследване, което може да бъде планирано най-рано, още от 10-12 седмици. Чрез шийката на матката със специален катетър или чрез дълга пункция на иглата в предната коремна стена се вземат за анализ на хорионната тъкан. Това проучване дава възможност, с вероятност от 99%, да се установи при детето синдром на Даун и други вродени хромозомни аномалии, дефекти на невралната тръба, наследствени заболявания, хемофилия, пола на детето и дори да се установи бащинство, ако е необходимо.
Това е плюс метод заключението се изготвя в рамките на няколко днии, ако тъжната диагноза се потвърди, жената и нейните роднини имат време да решат за по-нататъшната съдба на бременността - да оставят детето с патология или да я прекъснат по медицински причини.
Минусната биопсия е рискът от инфекция на мембраните на плода, самия ембрион, както и появата на кървене и аборт. Жена с отрицателна инвазивна диагноза Rh фактор може да предизвика конфликт. Рисковете се оценяват на 2-5%.
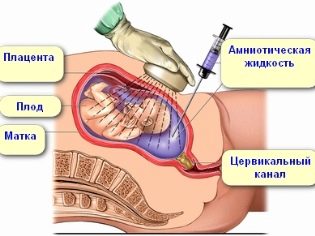
През втория триместър може да се извърши плацентоцентеза за жена - като се вземе проба от плацентарни тъкани за генетичен анализ по същия начин, както е описано. На седмица 15-16, акушерското изчисляване на срока за жена може да предложи тест за амниотична течност - амниоцентеза.
Приемът на околоплодна течност преминава през дълга игла през предната коремна стена. Целият процес е неуморно наблюдаван от ултразвуков техник. Процедурата се проследява на монитора на ултразвуковия скенер. Болезнените усещания на жената се спират от местна или обща анестезия. Този анализ е показан не само за онези, чийто скрининг показва висок риск от раждане на дете с генетични заболявания, но и на жени, които имат висок титър на антитела в кръвта, тъй като методът ще позволи да се определи естеството и хода на Rh-конфликта, както и жени, които имат лекар. подозира тежка фетална хипоксия.
Рискът от негативни последици за състоянието на бременната жена и бебето в този случай е по-нисък, отколкото при хорионна биопсия. Той се оценява на около 1-3%. Минусът на метода е в неговата продължителност - понякога отнема до 6 седмици, за да се получи резултатът.
През второто тримесечие от 18-та седмица е възможно да се извърши кордоцентеза - събиране за анализ на кръвта на пъпната връв на бебето. Нейната "добива" по същия начин - през предната коремна стена. От средата на бременността може да се посочи и биопсия на бебето. Най-травматичен метод, в 8-10% от случаите, водещи до спонтанен аборт, е фетоскопия. В матката се вмъква гъвкава сонда и бебето внимателно се изследва на монитор. Можете да правите тази процедура на 18-19 седмица от бременността, но процедурата по разбираеми причини е предписана много рядко.
Неинвазивните методи не са особено точни и са по-малко опасни за жените и децата. Сред точните неинвазивни начини да научите всичко за здравето на бебето може да се отбележи само неинвазивен ДНК тест. Извършва се в специални генетични клиники и медицински центрове. В кръвта на бременна жена се идентифицират и освобождават червени кръвни клетки на бебето, които се появяват в нея още от 8-та седмица на бременността. След това в кръвните клетки на детето му се изолира уникалната ДНК, което ни позволява да преценим дали има патологии и аномалии в развитието с точност до 98-99%.Недостатъкът на анализа е, че той е много скъп - няколко десетки хиляди рубли.
заключение
Тестове за бременност могат да бъдат назначени различни, всичко зависи от това как се извършва носенето на детето. Всички те, ако има лекарско предписание (с изключение на иновативния неинвазивен ДНК тест), се извършват напълно безплатно за бъдещата майка. Въпреки това, правото на жената е да избере лаборатория и клиника, където да бъде прегледана, и ако реши да не разполага с консултативна лаборатория, тя ще трябва да вземе тестове срещу заплащане на цената на избраната клиника.
В следващото видео ще намерите полезен календар на бременността по седмица и списък с необходимите тестове.