Фетална хипоксия: последици за детето
Нормалният ход на бременността може значително да усложни диагнозата, която звучи заплашително за бъдещата майка - „фетална хипоксия”. Според статистиката всяка трета бременна жена се сблъсква с този проблем в една или друга степен. Защо детето започва да страда от липса на кислород и как е опасно за здравето му, ще разкажем в тази статия.
Какво е това?
Феталната хипоксия е състояние на кислородно гладуване, при което детето страда много силно. Повечето бъдещи майки имат хронична хипоксия, при която липсата на кислород в бебето продължава дълго време. Понякога състоянието е остро, и е много опасно за плода, защото може да доведе до смъртта на детето в утробата от задушаване.
При недостатъчно количество кислород, който бебето получава през кръвния поток през всичките 9 месеца, в тялото му настъпват сериозни промени - метаболизмът се променя, наблюдават се патологични промени в нервната система на бебето.
Ако хипоксията е незначителна, бебето е в състояние да се справи с това състояние почти без последствия за себе си, тъй като компенсаторните механизми, дори и за нероденото бебе, са изключително големи. Така, трохичката предварително се “зарежда” с кислород, защото броят на молекулите на О2 в кръвта му е много по-висок, отколкото в кръвта на възрастен, така че когато се случи гладно, той ще може да консумира собствени резерви за известно време. В допълнение, надбъбречните жлези на бебето бързо реагират на липсата на кислород, който веднага в отговор произвежда хормони, които позволяват за известно време да повишат кръвното налягане, нормализират сърдечната честота.
Въпреки всичко това, за съжаление, тези механизми не са в състояние да компенсират продължителната хипоксия или острата фетална хипоксия. Когато гинекологът, който наблюдава бъдещата майка, говори за наличието на фетална хипоксия, той определено ще изясни степента на проблема. Степен 1 - незначителна, втората и третата могат да бъдат основание за хоспитализация на бременна жена или преждевременно раждане, ако състоянието на бебето е заплашващо.
Липсата на кислород по време на бременност обикновено е хронична.
В процеса на раждането най-често се развива остра хипоксия, която се провокира от неправилни действия на медицинския персонал - стимулиране на контракции със силни лекарства, агресивно ускоряване на трудовия процес.
Лекарите могат да предскажат възможните последствия за детето, което вече е в стаята за доставка, тъй като състоянието на трохите веднага след раждането казва много. В зависимост от него той получава първите оценки в живота си - оценките по Апгар, тази следхипоксична оценка трябва да бъде включена в тази рейтингова система. Колкото по-ниска е оценката, толкова по-сериозен е проблемът в бъдеще. Дете, родено с остра хипоксия, се характеризира с ниски оценки в първите 10 минути след раждането, но в рамките на един час детето лесно може да получи 7-8 оценки на Apgar. В този случай прогнозите са положителни. Ако състоянието на бебето не се подобри или започне да се влошава, прогнозите не са толкова ярки.
причини
Хроничната хипоксия може да възникне по няколко причини:
- диабет при майката;
- вирусна инфекция, пренесена през първия триместър на бременността;
- двойна или тройна бременност;
- продължително състояние на застрашен аборт, заплашващ спонтанен аборт;
- частично разкъсване на плацентата, кърваво отделяне;
- отложена бременност (повече от 40 седмици);
- анемия при бременни;
- увредено маточно-плацентарно кръвообращение;
- лоши навици - пушене по време на бременност, алкохол, наркотици.
Остра хипоксия възниква при усложнения по време на раждане с:
- преплитане на бебето с пъпната връв с прищипване на пъпния пръстен;
- Polyhydramnios;
- двойно-тройна бременност;
- преждевременно отделяне на плацентата, което често се случва при бърза, бърза доставка или при раждане, което се стимулира чрез пункция на мембраните на дете или предизвикано от лекарството;
- първична или вторична слабост на работната сила.
диагностика
Диагностицирането на феталната хипоксия не е лесно, тъй като бебетата се държат различно в утробата. Единият е мързелив поради темперамента и се движи рядко, другият е активен, а честото му движение често се приема от жени и лекари за проявление на хипоксия. Някои симптоми трябва да сигнализират:
- промяна в характера на феталната двигателна активност, при която първоначално бебето се движи хаотично и често с тежки болезнени сътресения, а след това с развитието на кислородно гладуване движенията стават все по-редки;
- височината на дъното на матката е значително под нормалната;
- детето се развива със забележимо закъснение (фетометрични показатели под долната граница на нормата);
- бременна жена има недостиг на вода.
В по-късните етапи на бременността, лекарите съветват да се следи движенията на бебето особено внимателно, броят на движенията трябва да бъде записан в дневник.
Обикновено будното бебе трябва да направи до 10 движения на час. Тя може да бъде преврат, лесно забележима и забележима, и фини движения. Препоръчително е да се регистрират движения от 20-22 седмици от бременността до неговото прекратяване.
Ако лекар има съмнение за хипоксия въз основа на описаните по-горе отклонения, той определено ще предпише бременна КТГ. В хода на кардиотокографията сензорите, фиксирани върху корема, ще записват всички движения на бебето, ще се отрази промяната в честотата на сърдечните му контракции, дори хълцане. Допълнителните методи на изследване включват доплерометрия, ЕКГ за плода и ултразвук (това се различава от стандартната ултразвукова процедура, тъй като лекарят няма да разглежда части от тялото на детето, а скоростта на потока в маточните артерии, в пъпната връв). Усъвършенстван кръвен тест от вената на майката върху описаните методи позволява да се определи дали има достатъчно хемоглобин в кръвта и да се изяснят други биохимични фактори.
Острата генерична хипоксия не изисква продължителна диагностика, тъй като фетален монитор, който работи в реално време, веднага регистрира патологичното състояние на кислородно гладуване в детето веднага щом се случи.
Брадикардия се счита за най-надеждния симптом - намаляване на сърдечната честота на бебето, което все още не е изяснено. Ако сърдечната честота на плода е нормална - от 120 до 170 удара в минута, а за дете, което страда от кислородно гладуване, сърдечният ритъм ще бъде на ниво от 80-90 удара в минута. Тахикардията също говори за липсата на кислород, ако сърдечната честота на детето е над 180-190 удара в минута.
Амниотичната течност, в която е имало дете с хронична хипоксия, понякога е тъмен или тъмно зелен на цвят, с неприятна миризма на меконий (оригиналните изпражнения на новороденото). След раждането, самото бебе ще бъде по-слабо от другите бебета, ще има намален или повишен мускулен тонус, неврологични заболявания с различна тежест.
Възможни последици
Най-ужасното, но, уви, абсолютно реално следствие от кислородното гладуване е хипоксията на мозъка. Това е мозъкът, който страда от хипоксия по-често и по-силно от другите органи. Предвидете какви нарушения ще причинят дисфункция на определена област на мозъка, в перинаталния период няма да предприемете дори най-опитния лекар.След раждането обаче е напълно възможно да се оцени травматичното въздействие. И ако някои нарушения, като например проблеми с развитието на речта, станат очевидни по-късно, то в най-големите случаи в най-ранните ранни детски години, в екстремни случаи може да се диагностицират големи хипоксично-исхемични лезии на централната нервна система.
Последиците за нервната система, дължащи се на мозъчни клетки, умиращи по време на недостиг на кислород, могат да бъдат различни - от умерена хиперактивност на детето в бъдеще до тежки лезии, които включват церебрална парализа, пареза на различни дислокации. При усложнени раждания в състояние на остра хипоксия често се появяват кръвоизливи в мозъка, исхемия и мозъчен оток. Увреждания, които възникват при такива нарушения, могат да бъдат пълни и необратими.
И остър, и хроничен недостиг на кислород може да доведе до голямо разнообразие от заболявания, предимно неврологични свойства. Така че, проблеми с зрението или слуха са често срещани пост-хипоксични последици. Ако хипоксията се удължи, тогава детето може да има недоразвитост или анормално развитие на определени вътрешни органи, сърдечни дефекти, бъбреци и т.н. Малките неврологични нарушения в повечето случаи, детето може да “надрасне” години до 6-7, разбира се, с постоянно наблюдение от невролог и прилагане на всичките му препоръки.
Като цяло, прогнозата за възможни последствия директно зависи от това колко рано е била открита хипоксията и колко бързо е било осигурено лечението. Ето защо на жените не се препоръчва да прескочат следващата консултация при консултация, а жените с хронични заболявания трябва да посещават акушер-гинеколог два до три пъти по-често.
Лечение на бременност
Установеният факт на хипоксия по време на бременност в никакъв случай не трябва да се пренебрегва, нуждаете се от бърза и ефективна терапия, за да намалите възможните последствия за бебето. Лекарите наричат бъдещите майки на първо място да се успокоят, защото прекомерните нервни преживявания само влошават вече доста сложното състояние на детето.
В късните периоди тежката хипоксия може да бъде индикация за спешна доставка чрез цезарово сечение. В по-ранни периоди, когато бебето все още е рано да се роди, лекарите ще се опитат да направят всичко възможно, за да направят бебето по-добро. Лечението може да се проведе у дома, но при условие, че тежестта на хипоксията не надвишава 1 градус. Останалите случаи са предмет на спешна хоспитализация и постоянно наблюдение на бременната жена и бебето в болницата.
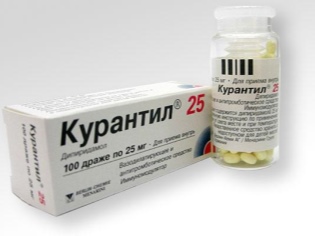
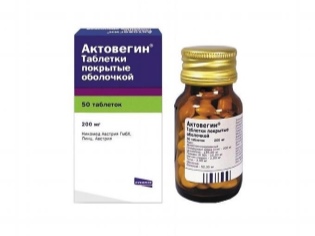
Лекарите предписват майки за почивка на легло, с него се увеличава кръвоснабдяването на плацентата и възможно най-скоро се излекува малка хипоксия. Основният подход към лекарствената терапия е употребата на лекарства, които подобряват маточно-плацентарния кръвен поток, като "Curantil", "aktovegin". При тежка хипоксия, тези лекарства се прилагат интравенозно чрез капково. В други ситуации е позволено да се вземат хапчета. На жената се предписват витамини, препарати от желязо и магнезий. Курсът на лечение се повтаря.
Ако една жена има основно заболяване, което вероятно е било причина за недостиг на кислород, лечението трябва да включва лечение на тази болест.
В него участват двама специалисти - акушер-гинеколог, който знае какво може и какво може да направи пациентът в „интересна“ позиция, както и лекар-лекар, който отговаря за заболяването. Те трябва да предписват заедно лекарства и манипулации, а лечението, което е било преди бременността, обикновено се променя.
Дете, което е преживяло остра хипоксия през първите часове след раждането, ще получи мощна съдова терапия, ще получи и успокоителни, витамини, особено групи Б.Неврологът ще наблюдава трохите от първите часове на независимия си живот.
Лечение след раждане
Всички деца, без изключение, които са преживели хипоксия по време на пренаталното си съществуване, са показали специално наблюдение от детски невролог. Почти винаги тези деца, независимо от последствията, поставят диспансери. В повечето случаи те препоръчват терапевтичен масаж още от първите дни, приемайки витамини, водни процедури с помощта на успокояващи отвари от билки. Много бебета след 3-4 години трябва да имат логопед, за да преодолеят евентуални проблеми с развитието на речта и произношението.
Останалата част от лечението зависи само от това какво е направено след хипоксичната диагноза, защото с церебрална парализа е необходим един подход и избор на лекарства, а при патологична загуба на слуха или зрението е напълно различно. Церебралната парализа се счита за най-тежка в лечението, а повишеният мускулен тонус без други неврологични симптоми се коригира най-лесно. Родителите трябва да се подготвят за доста дълготрайно лечение, тъй като след хипоксичните ефекти, които трябва да бъдат коригирани, трябва да се отстраняват от години.
Можете да научите повече информация за хипоксията в следващия видеоклип.